早产儿视网膜病变(ROP)是指在孕36周以下、低出生体重、长时间吸氧的早产儿,其未血管化的视网膜发生纤维血管瘤增生、收缩,并进一步引起牵拉性视网膜脱离和失明。
在我国孕37周以下早产儿出生率为
早产儿视网膜病变发病率高达
其中丧失视力的患儿为
晚期ROP患者,
40%近视400D,
60%近视迅速增加200D,
35%有屈光参差,22%有弱视,
47%有斜视,
弱视者大多同时伴屈光参差和斜视。
有一定比例的宝宝黑蒙,
分不清楚白天和黑夜。
包括眼前节异常
(如小角膜,前房变浅,
闭角型青光眼),
白内障,黄斑变性,
眼底色素改变,
视网膜裂孔,
孔源性视网膜脱离等。
1期到4期,患儿的外观基本正常,除明显畸形外,一般较难发现,一直要等到半年以后,随着症状明显,家长才有察觉,以致延误治疗时机。
1期:境界线
2期:脊期
3期:增殖期
4期:视网膜脱落期
5期:全视网膜脱离
早产儿视网膜病变病情发展非常快,可在出生后的三个月发生失明。
第3期是治疗的关键期,从第3期到第4期时间短,可供治疗只有两周时间,所以又被称为“时间窗”,“时间窗”一关上,孩子就坠入永远的黑暗。

妊娠周数<28w
早产儿视网膜病变发生率 >90%
妊娠周数<30w
早产儿视网膜病变发生率 >70%
出生体重<1kg
早产儿视网膜病变发生率 90~100%
出生体重1~1.5kg
早产儿视网膜病变发生率50~70%
早产儿因长时间吸氧,会出现视网膜新生血管增殖,导致眼睛发生视网膜病变。 吸氧时间越长,发病率越高。
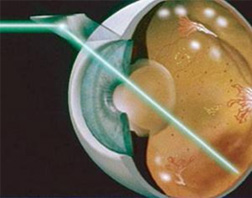
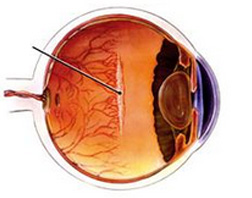
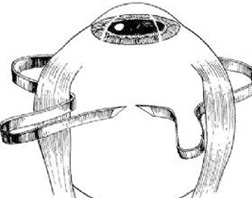
(4期和5期)

(4期和5期)


上世纪80年代,黎晓新教授作为海归派,回到国内从医,频繁出现的早产儿失明现象引起了黎晓新教授的关注。
1994年,黎晓新院长开始对新生儿进行筛查;
1995年,黎晓新院长成功进行了早产儿视网膜手术;
2003年,早产儿视网膜病变引起社会关注,卫生部委托中华医学会召开讨论会,黎晓新院长受邀做主题发言;
2004年,黎晓新院长在卫生部的领导下,主持制定了《早产儿治疗用氧和早产儿视网膜病变防治指南》。从此,国内早产儿视网膜病变的防治工作得以顺利开展;
2005年,黎晓新院长团队关于“早产儿视网膜病变的高危因素调查”在首发基金成功立项。
在儿童眼底病的防治方面,黎晓新是公认的先驱,她是国内较早致力于“早产儿视网膜病变”筛查和治疗的眼科专家,很多患儿家属慕名而来。她花了12年时间推动建立了早产儿视网膜病变防治网,将北京地区早产儿视网膜病变的发病率从20.8%降至10.8%。


厦门大学附属厦门眼科中心引进新生儿数字化广域眼底成像系统 RetCam3,这是临床上广泛使用并被认可的安全可靠的新生儿眼底病诊断设备,是一种客观、无损伤的检查方法,获得美国FDA510K 、中国CFDA双重论证。有利于早期发现多种新生儿先天性眼疾和眼底病变,为新生儿眼疾的早期干预提供可靠依据,正逐渐成为新生儿和儿童眼科的诊断设备。
安全是临床应用基本的要求,RetCam经18年临床验证,安全可靠。
无失真眼底影像,图像无暗角无高光区域无压缩,清晰无损,有效避免漏诊或误诊的发生。
适用于新生儿眼病诊断的影像采集。


父母从外地赶来,为早产儿宝宝筛查眼底
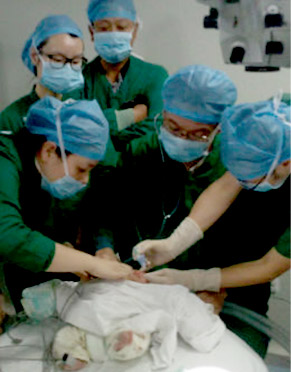
为出生40多天的早产儿宝宝做ROP筛查
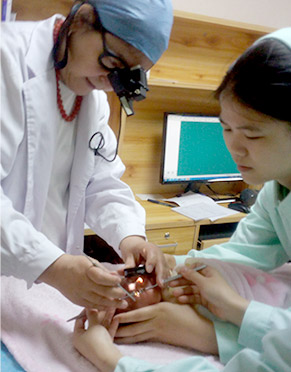
黎晓新院长为早产儿宝宝检查

妈妈抱着刚满月的早产儿宝宝来做筛查
